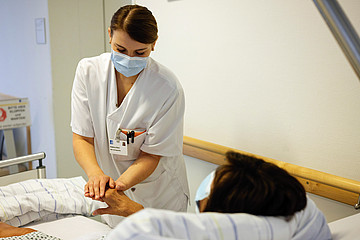
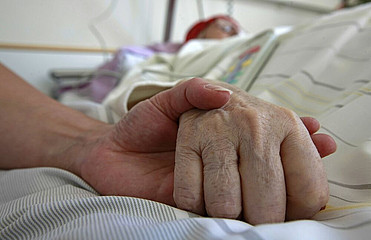
Ein mulmiges Gefühl beschleicht mich, als ich aus der Tram steige. Gleich werde ich eine Nachtschicht im Hospiz begleiten. Ein Ort des Leidens, ein Ort des Sterbens – ein trauriger Ort, denke ich. Was erwartet mich? Wie viel bekomme ich von dem Leid der Patienten mit? Wird jemand sterben? Diese Gedanken ängstigen mich.
Am Eingang des Johannes-Hospizes der Barmherzigen Brüder im Münchner Stadtteil Nymphenburg erwartet mich Gregor Linnemann. Ein sehr bedachter und umsichtiger, aber vor allem fröhlicher Mann mit einem ansteckenden Lachen. 2004 hat der 58-Jährige das Hospiz mit aufgebaut, leitet es seitdem. Seit fast 40 Jahren ist er Krankenpfleger, seit genau 25 Jahren arbeitet er im Hospiz.
Der Tod ist keine Niederlage
Im Krankenhaus hat er oft erlebt, wie bis zum Schluss um das Leben der Patienten gekämpft wurde. Der Tod wurde als Niederlage aufgefasst, die Toten manchmal gar in die Abstellkammer geschafft. Damit wollte er sich nicht abfinden. Sein Ziel: „Ich will dem Sterben einen angemessenen Raum geben.“
Genau das ist der Anspruch eines jeden Hospizes. Das Pflegepersonal begleitet, in fast familiärer Atmosphäre, Menschen in den Tod. Maximal zwölf Patienten nimmt das Johannes-Hospiz verteilt auf zwei Stationen auf, 25 Pflegerinnen und Pfleger arbeiten hier. Morgens sind vier, nachmittags drei und abends zwei examinierte Fachkräfte für die Hospizbewohner da. Das Team ist seit vielen Jahren gemeinsam im Dienst und deshalb gut eingespielt. Die Angehörigen werden, so gut es geht, eingebunden: Es stehen Gästezimmer zur Verfügung, sie können aber auch bei den Sterbenden im Zimmer übernachten.
Angst, Schmerzen und Schlaflosigkeit
„Wer als Pfleger im Hospiz arbeiten will, muss ein möglichst großes Herz haben und bereit sein, auf Menschen zuzugehen, die es einem nicht leicht machen“, sagt Linnemann. Zudem brauche es Hände, die alles tun, was den Menschen helfe, und ein Höchstmaß an Professionalität, damit die Patienten optimal versorgt werden können.
Der Zustand der Patienten ist meist stabil oder zumindest gut berechenbar, deshalb ist es nicht nötig, dass permanent ein Arzt vor Ort ist. Im Idealfall wird die Medikation mit dem jeweiligen Hausarzt besprochen. Die Symptome seien ohnehin meist ähnlich: Angst, Schmerzen und Schlaflosigkeit. 95 Prozent der Patienten leiden an Krebs, die restlichen fünf Prozent an Erkrankungen von Herz, Lunge oder Nervensystem.
Der Dienst beginnt in der Kapelle
Vor Beginn seiner Schicht geht Linnemann stets in die kleine Kapelle im dritten Stock. Dort zündet er eine Kerze an. Johannes von Gott, den Namensgeber des Hospizes, der vor rund fünfhundert Jahren in Granada gewirkt hat, sieht er als seinen „obersten Chef“ an. Sein Lebensmotto, „Das Herz befehle!“, hat er sich zu eigen gemacht: Für ihn ist jede Schicht eine Schiffsfahrt, die das Ziel hat, alle gut auf die andere Seite zu bringen.
Im Laufe der Jahre hat Linnemann aufgehört, den Prognosen über die Lebenserwartungen der Patienten zu vertrauen. Manchmal dauert es nur Stunden, Tage oder Wochen, manchmal mehr als ein Jahr, bis jemand verstirbt. Wichtig ist für ihn, das Unerwartete anzunehmen. Und er hat gelernt, dass körperliche und seelische Schmerzen nicht nur mit Medikamenten, sondern auch mit Zuwendung gelindert werden können.
„Ich sitze nie zu Hause und denke an schwierige Situationen oder bin traurig“, erzählt der Pfleger. Mir fällt es schwer, das zu glauben. Es muss einen doch berühren, wenn man tagtäglich sterbende Menschen begleitet. Doch bei aller Empathie und Zuwendung brauche er einen gewissen Abstand. Trotzdem dürfe er nicht abstumpfen, sonst würde er seiner Aufgabe nicht mehr gerecht.
Letzte Wünsche
Ein Vorurteil hört das Pflegepersonal immer wieder: „Im Hospiz wird gestorben, mehr nicht.“ So einfach ist es nicht: Zwar geht es nicht mehr um Rehabilitation, aber trotzdem wird alles versucht, den Patienten zu helfen: mit Physio-, Atem- oder Musiktherapie und psychosozialen Angeboten.
Oft hört man von letzten Wünschen, die Sterbende äußern. Auch die seien viel gewöhnlicher, als man es zum Beispiel aus Filmen kenne: „Am Ende sind es nicht Berge oder Meer, was die Menschen sich wünschen. Die meisten sind froh, dass sie ein Bett, ein Zimmer und ihre Ruhe haben.“
Anders als im Krankenhaus gibt es keine festen Essenszeiten. Wenn die Patienten erst nachmittags frühstücken wollen, wird das akzeptiert. Auch die Angehörigen dürfen jederzeit vorbeischauen, es gibt keine festen Besuchszeiten.
Schichtübergabe im Hospiz
Im großen Schwesternzimmer treffen sich die Abend- und die Nachtschicht zur Übergabe. Ausführlich wird über jeden Patienten gesprochen: Wie ging es ihm den Tag über? Was braucht er? Worauf muss geachtet werden? Die neun Patienten, die heute Nacht hier sind, sind zwischen 43 und 92 Jahre alt. Manche sind erst seit ein paar Tagen hier, ein anderer schon seit fünf Monaten. Diese Mischung ist nicht ungewöhnlich: „Wir haben wenige ganz junge oder ganz alte Patienten. Die meisten sind zwischen 40 und 70“, so Linnemann.
Die Diagnosen reichen von Prostatakrebs über Gehirntumor bis hin zu ALS, einer schweren Muskelerkrankung, die im Endstadium permanente Betreuung verlangt. Manche Patienten können mit ihrem Besuch noch im Rollstuhl in den Supermarkt gehen, andere liegen auf einer großen Matratze, weil sie aus dem Bett stürzen könnten. Ein anderer sondert große Mengen Schleim ab, der ihn quält. Auf ihn muss besonders geachtet werden.
Eine ruhige Nacht
Gregor Linnemann und seine Kollegin Renate Höss verteilen sich auf die beiden Stationen. Linnemann geht von Zimmer zu Zimmer und schaut, wie es den Patienten geht. Ich gehe nicht mit in die Zimmer, höre nur, was gesprochen wird. Diskretion ist oberstes Gebot. Dann bereitet der Pfleger im Schwesternzimmer die Medikamente für den nächsten Tag vor, um die Frühschwestern zu entlasten. Die Opiate, also sehr starke Schmerzmittel, werden jedoch erst aus dem Tresor geholt, wenn sie an die Patienten verteilt werden. Die Kontrollen sind streng.
Die Nacht verläuft vergleichsweise ruhig: Um halb drei klingelt ein Mann, der einfach nur reden will. Er hat bald Geburtstag und möchte eine Feier am Brunnen des Hospizes ausrichten. Nicht für seine Freunde, sondern für das Pflegepersonal. „Ein schöner Lohn für unsere Arbeit“, freut sich Linnemann. Ein anderer Mann klingelt mehrmals, weil er eingenässt hat. Auch das gehört dazu.
Professionelle Nähe zu den Patienten
Um drei Uhr treffen sich Linnemann und seine Kollegin zum „Frühstück“. Zeit, auch mit ihr zu sprechen: Renate Höss arbeitet seit zehn Jahren im Johanneshospiz. Zuvor hat die 63-Jährige lange in der häuslichen Krankenpflege gearbeitet – im Minutentakt. Für viele der Senioren waren die Schwestern die einzigen Bezugspersonen. Höss war frustriert, wenn sie schnell weiter zum nächsten Patienten musste. Sie suchte nach einem Platz, an dem mehr Zeit für Gespräche und Zuwendung ist: „Die Menschen reden über existenzielle, aber auch über ganz alltägliche Dinge“, weiß sie. Kein Wunder, schließlich komme sie ihnen in kurzer Zeit sehr nahe. So laden sie bei ihr ihre Angst vor dem Sterben, aber auch familiäre Geschichten ab. Bei Menschen der Kriegsgenerationen kommen kurz vor dem Lebensende Ängste und Traumata hoch: „Dann können sie sie nicht mehr verdrängen.“
Es bewegt die erfahrene Krankenschwester, wenn Menschen keine Angehörigen haben: „Für mich ist das schwer vorstellbar. Ich kenne keine Einsamkeit.“ Umso wichtiger ist es für sie, eine professionelle Nähe zu den Patienten aufzubauen. Auch sie sagt: „Wenn mich das alles nicht mehr berührt, bin ich fehl am Platz.“ Deshalb seien Umarmungen erlaubt, wenn sie spüre, dass die Patienten sie brauchen. Jedem bringt sie Zuwendung entgegen, auch die Eigenheiten der Angehörigen bezieht sie ein. Und sie nimmt sich Zeit für sie. Etwas, das im normalen Krankenhausalltag fehlt.
28 Hospizbetten für ganz München
„Es ist kein Wunder, dass der Pflegeberuf bröckelt.“ Wenn Linnemann über die Arbeitsbedingungen in seinem Berufsstand redet, kommt er schnell in Rage: Jahrelang seien Pflegerinnen und Pfleger ausgebeutet worden, aber: „Wir haben es auch mit uns machen lassen.“ Alles sei der Profitorientierung untergeordnet worden. Für ihn ist es ein Armutszeugnis, dass es Hospize überhaupt geben muss – und dass es in der Millionenstadt München nur zwei davon gibt, mit maximal 28 Plätzen. Er wünscht sich, dass der Tod zum Leben der Menschen gehört. So werde ihm sein Schrecken genommen. Deshalb gibt es im Johanneshospiz keinen Abschiedsraum: Wo gelebt wird, da wird auch gestorben. Die Angehörigen können sich in dem Zimmer verabschieden, in dem der Verstorbene zum Schluss gelebt hat.
Sechs Uhr. Langsam wird es wieder hell, die Schwestern der Frühschicht treffen ein. Wieder eine ausführliche Übergabe. Gestorben ist in dieser Nacht zum Glück niemand. Das war meine größte Angst, als ich das Hospiz betrat. Wie ich damit wohl umgegangen wäre? Meine Nachtschicht geht zu Ende. Ich bin völlig erschöpft und müde. Von vier bis fünf Uhr habe ich geschlafen, auch jetzt kann ich mich kaum konzentrieren. Ich kann nur erahnen, wie es den Pflegekräften geht, die jeden Tag im Schichtdienst arbeiten. Ihnen gilt mein Respekt. (Maximilian Lemli, Volontär beim Michaelsbund)